Por qué la salud hormonal es importante en Ortopedia Traumatología —
por Fabian Poletti, MD, MSc (Imperial) DIC, FRCS (Eng), FEBOT (T&O)
Cirujano Ortopédico y Traumatologo
Medicina Regenerativa y Preservación Articular
Aviso legal
Este artículo no sostiene que los cirujanos ortopédicos deban prescribir terapia hormonal sustitutiva. Sostiene que las consecuencias musculoesqueléticas del descenso hormonal durante la transición menopáusica son clínicamente relevantes para la atención ortopédica, y que está justificada una mejor colaboración con profesionales especializados en salud hormonal femenina.
Cualquier mención a la terapia hormonal sustitutiva (THM/TRH) se refiere a atención médica supervisada, individualizada y conforme a guías establecidas en salud de la mujer y adecuada estratificación del riesgo.
El argumento central – La artrosis
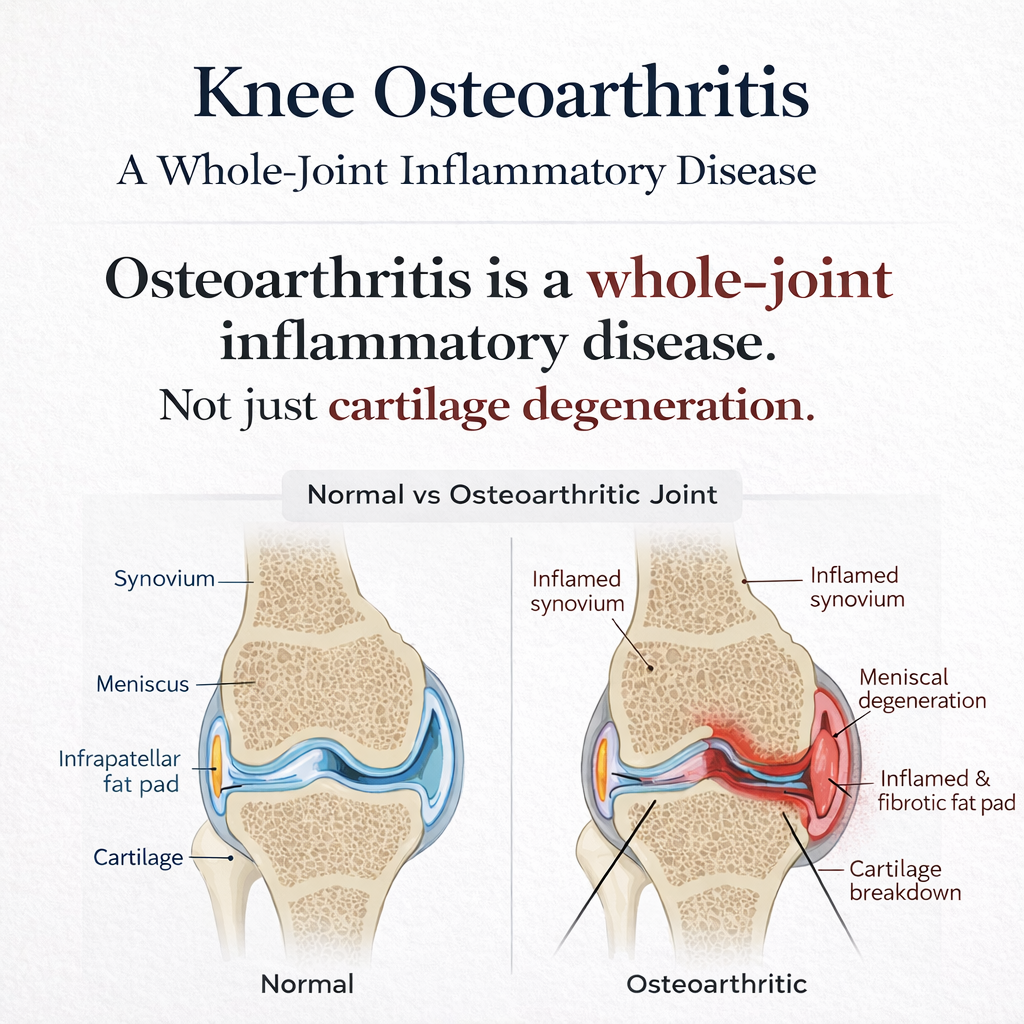
La artrosis (OA) de rodilla sigue describiéndose con demasiada frecuencia como un simple problema de “desgaste” de las superficies articulares conforme envejecemos. Ese modelo es anticuado e incompleto. La evidencia actual respalda que la artrosis es una enfermedad del órgano articular en su conjunto, con componentes inmunometabólicos y neurosensoriales, en la que la inflamación crónica de bajo grado, el remodelado subcondral, la sinovitis, los mediadores derivados del tejido adiposo, la disfunción muscular y la sensibilización del dolor influyen en los síntomas y la función.
Esto es especialmente relevante en mujeres de mediana edad. La transición menopáusica no es solo un hito reproductivo. Es un cambio endocrino sistémico que afecta el tono inmunológico, la biología del tejido conectivo, la masa muscular, el sueño, la recuperación, el hueso y el procesamiento del dolor. En términos prácticos, puede modificar el entorno biológico en el que los síntomas de la artrosis aparecen, se intensifican y responden al tratamiento.
La afirmación es precisa: la menopausia no “causa” artrosis de novo, y la terapia hormonal no es una cura regeneradora del cartílago. Pero el descenso hormonal puede amplificar el tono inflamatorio, empeorar la sensibilización al dolor, reducir la resiliencia neuromuscular y deteriorar la capacidad de recuperación en mujeres con enfermedad articular existente o en desarrollo. Eso la hace clínicamente relevante para la Ortopedia.
La artrosis no es solo desgaste del cartílago
La atrosis es la enfermedad musculoesquelética crónica más frecuente y una causa principal de dolor, discapacidad, pérdida de independencia, utilización sanitaria y deterioro funcional en todo el mundo. La artrosis de rodilla y cadera son especialmente relevantes porque condicionan la discapacidad locomotora.
Cuando estas articulaciones fallan, disminuye la actividad física, se pierde masa muscular, suele aumentar el peso, empeora el riesgo metabólico y la carga articular se vuelve más patológica. Se genera así un círculo vicioso: la reducción del movimiento acelera las mismas condiciones mecánicas y biológicas que agravan la artrosis y empujan hacia el reemplazo articular.
El antiguo modelo de “desgaste” fracasa porque la realidad clínica no encaja de forma limpia en él. En la práctica ortopédica se observa con frecuencia la paradoja:
- pacientes con degeneración radiográfica severa y poco dolor
- otros con dolor intenso, rigidez, fatiga y discapacidad pese a hallazgos de imagen modestos
Si el dolor en la artrosis fuera simplemente proporcional a la pérdida de cartílago, esa discordancia no sería tan común. Existe porque la artrosis es una enfermedad del órgano articular. Afecta cartílago, sí, pero también sinovial, hueso subcondral, meniscos, ligamentos, grasa infrapatelar, musculatura periarticular y vías periféricas y centrales del dolor.
La carga mecánica sigue importando. Pero la carga mecánica actúa dentro de un entorno biológico que puede amortiguar el estrés o amplificar el daño.
Inflamación crónica de bajo grado: el amplificador silencioso
La artrosis se reconoce cada vez más como una condición en la que la inflamación crónica de bajo grado amplifica la degeneración tisular y el dolor. No se trata de la sinovitis floridamente inflamatoria de las artritis inflamatorias clásicas. La inflamación crónica de bajo grado es más sutil, más lenta y más fácil de minimizar. Pero es clínicamente relevante.
Entre los mediadores clave se incluyen IL-6, TNF-α y NF-κB, que influyen en:
- metabolismo condrocitario y degradación de la matriz
- activación sinovial
- remodelado del hueso subcondral
- sensibilización de nociceptores y amplificación del dolor
Esta biología encaja con lo que se observa en muchos pacientes en la mediana edad: dolor no limitado a la carga, rigidez en reposo, dolor difuso, fatiga y mala recuperación.
La artrosis también interactúa con el metabolismo sistémico. Obesidad, resistencia a la insulina, dislipidemia e inflamación del tejido adiposo no son ruido de fondo. El tejido adiposo actúa como órgano endocrino, produciendo mediadores que influyen en la sinovial, el metabolismo del cartílago y el tono inflamatorio. En la artrosis de rodilla, la grasa infrapatelar es especialmente relevante; no es un simple amortiguador pasivo. Puede secretar sustancias inflamatorias y neuroactivas que afectan la biología tisular local y el dolor, a veces independientemente de la severidad radiográfica.
El punto es claro: el dolor en la artrosis no es una lectura pura de la pérdida de cartílago.
El dolor es biológico, no solo estructural
El dolor en la artrosis refleja mecanismos periféricos y centrales. Los nociceptores en sinovial, hueso subcondral, ligamentos y grasa se sensibilizan por mediadores inflamatorios. Con el tiempo, el estímulo nociceptivo repetido puede alterar el procesamiento central del dolor, generando:
- umbrales de dolor más bajos
- distribución más amplia del dolor
- dolor persistente pese a estímulos periféricos limitados
Por eso algunos pacientes con OA presentan también alteraciones del sueño, fatiga, cambios del estado de ánimo y rasgos de dolor generalizado. La patología estructural y los fenotipos de amplificación del dolor coexisten con frecuencia. Ignorar esto conduce a interpretar mal al paciente.
Por qué importa la transición menopáusica
La perimenopausia y la menopausia suelen encasillarse como asuntos exclusivamente ginecológicos. Eso es un error. Son transiciones endocrinas sistémicas con consecuencias musculoesqueléticas.
Una revisión sistemática y metaanálisis de 2026 en JBJS Open Access, que incluyó 37 estudios y 93.021 mujeres, mostró que el dolor muscular y articular aumenta significativamente durante la perimenopausia en comparación con la premenopausia. Curiosamente, la prevalencia no aumentó adicionalmente al pasar de la perimenopausia a la posmenopausia, lo que sugiere un periodo de inflexión más que un proceso lineal ligado únicamente a la edad.
Este hallazgo es relevante, pero tiene limitaciones. Los síntomas se captaron con mayor fiabilidad que los diagnósticos ortopédicos. No se diferencia con claridad artrosis de tendinopatía, bursitis, dolor miofascial, entesopatía o sensibilización central. La evidencia respalda con fuerza el aumento de la carga sintomática musculoesquelética en la perimenopausia, pero el fenotipado diagnóstico sigue siendo débil.
Aun así, atribuirlo simplemente al “envejecimiento” ya no es defendible.
Por qué las mujeres se ven desproporcionadamente afectadas
Las mujeres representan una gran proporción de los casos globales de artrosis y con frecuencia experimentan mayor carga sintomática y deterioro estructural tras la mediana edad. Una explicación plausible es la presencia de receptores de estrógeno en cartílago, hueso, sinovial, músculo y células inmunes. La señalización estrogénica parece influir en el tono inflamatorio, el metabolismo tisular y la resiliencia musculoesquelética.
Esto no significa que el estrógeno “prevenga la artrosis”. Esa afirmación sería excesiva. La posición defendible es que el cambio endocrino puede modificar el contexto inflamatorio y neuromuscular en el que evolucionan los síntomas y la función.

El descenso hormonal como amplificador, no como causa única
La distinción debe mantenerse clara: el descenso hormonal no crea artrosis desde cero. Lo que puede hacer es situar al sistema musculoesquelético en un estado más vulnerable.
1) Estrógeno
Los receptores estrogénicos están ampliamente expresados en tejidos musculoesqueléticos. A niveles fisiológicos, el estrógeno se asocia con:
- regulación a la baja de NF-κB
- menor señalización de IL-6 y TNF-α
- menor comportamiento inmunológico proinflamatorio
- efectos sobre el remodelado óseo y el equilibrio osteoclasto–osteoblasto
La deficiencia experimental de estrógeno se ha asociado con degradación del cartílago, disfunción condrocitaria y alteraciones en el remodelado subcondral. Esto respalda plausibilidad biológica, pero la traducción directa a progresión estructural de artrosis en humanos no es sencilla.
Estudios observacionales han sugerido que el uso de estrógenos podría asociarse con menor prevalencia de artrosis radiográfica de rodilla o cadera. Sin embargo, estos datos están sujetos a confusión y sesgos.
La señal clínica más sólida es la reducción del dolor, no la reversión estructural. Análisis post hoc de grandes ensayos como la Women’s Health Initiative mostraron reducciones modestas, pero estadísticamente significativas del dolor articular en mujeres que recibían estrógeno frente a placebo. La progresión estructural no era el objetivo.
Conclusión sobria: la terapia con estrógeno puede reducir el dolor articular en mujeres seleccionadas; sin embargo la evidencia para prevenir o revertir artrosis estructural es limitada e inconsistente.
2) Progesterona
La progesterona tiene funciones neuroendocrinas e inmunomoduladoras amplias. Puede influir en la señalización de citocinas, actividad microglial, nocicepción y regulación del sistema nervioso central.
Clínicamente, su descenso se asocia con alteraciones del sueño, mayor sensibilidad al dolor y peor recuperación. La evidencia directa en OA estructural es débil, pero existe una vía indirecta plausible a través de sueño, modulación del dolor y calidad de recuperación.
3) Testosterona
Las mujeres también tienen testosterona en niveles fisiológicos relevantes para masa magra, fuerza y coordinación neuromuscular. Su descenso puede contribuir a pérdida de fuerza y estabilidad dinámica.
En artrosis de rodilla, la debilidad del cuádriceps se asocia consistentemente con mayor dolor y progresión. La evidencia en resultados específicos de artrosis es escasa, pero el mecanismo muscular es plausible.
4) Vitamina D
La vitamina D es una hormona esteroidea relevante para la función inmune, el rendimiento muscular, el remodelado óseo y el riesgo de caídas. Su deficiencia es frecuente en la mediana edad. Corregirla es parte del cuidado musculoesquelético básico; no es una cura específica para la artrosis.
Qué puede y qué no puede hacer la terapia hormonal sustitutiva
La THM no:
- regenera cartílago
- revierte osteofitos
- corrige desalineación
- elimina artrosis estructural establecida
Su posible papel es más modesto, pero no menos importante: modificar el entorno biológico, y con ello reducir la sintomatología y mejorar la función.
En mujeres adecuadamente seleccionadas y supervisadas, puede:
- reducir el tono inflamatorio de bajo grado
- modular IL-6 y TNF-α
- mejorar sueño y recuperación
- mejorar masa muscular en ciertos contextos
- reducir sensibilización al dolor
- mejorar respuesta a rehabilitación
La evidencia es más sólida para síntomas y función que para modificación estructural.
Implicaciones prácticas en Ortopedia
No se trata de ampliar competencias. Se trata de fenotipar mejor.
En mujeres en la mediana edad, un fenotipo endocrino-consciente puede incluir:
- dolor desproporcionado a la imagen
- escalada abrupta de síntomas en 1–3 años
- rigidez difusa
- alteraciones del sueño
- pérdida de fuerza sin cambio de carga
- rasgos de sensibilización central
- irregularidad menstrual u otros síntomas de transición menopáusica
Esto no reemplaza la evaluación estructural. La contextualiza.
Repetir intervenciones locales en un entorno sistémico persistentemente inflamatorio y con mala recuperación puede producir beneficios decrecientes.
La respuesta no es que el Traumatologo prescriba hormonas, sino que sepa cuándo derivar y colaborar con especialistas en menopausia o endocrinología.
Conclusión
La artrosis en mujeres en la mediana edad no puede entenderse solo con imágenes. La transición menopáusica parece ser un periodo de recalibración biológica que afecta al tono inmunológico, al músculo, al tejido conectivo, al sueño, a la recuperación y al procesamiento del dolor.
La mejor evidencia actual respalda con confianza moderada que la terapia hormonal sustitutiva-menopáusica, cuando está indicada y supervisada adecuadamente, puede reducir el dolor articular y mejorar aspectos de la función musculoesquelética en mujeres seleccionadas.
Por otro lado, la evidencia para modificar la progresión estructural de la artrosis es limitada e inconsistente.
Para la Ortopedia y Traumatología, el mensaje es pragmático:
- evaluar correctamente la estructura
- reconocer el contexto inflamatorio y neuromuscular
- considerar la transición endocrina en mujeres en la mediana edad con síntomas desproporcionados
- colaborar con especialistas en salud hormonal cuando corresponda
La Ortopedia no necesita convertirse en Ginecología o Endocrinología.
Pero tampoco puede seguir ignorando la biología hormonal.
Eso no es expansión de ámbito.
Es mejor medicina.
Para quienes deseen revisar en profundidad la síntesis de la evidencia, el análisis crítico detallado de los estudios disponibles y la argumentación científica completa que sustenta este planteamiento, el manuscrito íntegro en formato preprint está disponible aquí:
Leave a Reply